Intensive Care Med:免疫抑制药物暂时中断对多器官移植重症患者90天死亡率及ICU继发感染的影响——一项多中心回顾性队列研究
2025-07-19 熊佳仪 MedSci原创 发表于湖南省
研究首次使用贝叶斯方法系统评估免疫抑制药物暂时中断对多器官移植患者重症监护结局的影响。结果显示,暂时中断免疫抑制治疗可能显著降低ICU继发感染风险,尤其在因菌血症/败血症入院患者中表现更为明显。
 近日,发表于《Intensive Care Medicine》的一项多中心回顾性观察研究聚焦重症监护(ICU)中接受固态器官移植(SOT)患者免疫抑制治疗策略问题。研究团队来自法国及瑞士9个灾重症中心,共纳入591例长期使用免疫抑制药的SOT患者,探讨了入ICU时“免疫抑制药物暂时中断”(暂停使用超过24小时)对患者90天死亡率及ICU获得性感染的影响。通过结合专家共识形成的先验知识,采用贝叶斯多变量逻辑回归模型深入分析数据,进一步明确临床中管理免疫抑制药物的策略价值。
近日,发表于《Intensive Care Medicine》的一项多中心回顾性观察研究聚焦重症监护(ICU)中接受固态器官移植(SOT)患者免疫抑制治疗策略问题。研究团队来自法国及瑞士9个灾重症中心,共纳入591例长期使用免疫抑制药的SOT患者,探讨了入ICU时“免疫抑制药物暂时中断”(暂停使用超过24小时)对患者90天死亡率及ICU获得性感染的影响。通过结合专家共识形成的先验知识,采用贝叶斯多变量逻辑回归模型深入分析数据,进一步明确临床中管理免疫抑制药物的策略价值。
免疫抑制患者,占当代ICU接纳患者的比例逐年增加,构成重症败血症患者中约25%的重要组成部分。SOT患者因长期使用免疫抑制药物,存在对重症感染及继发性感染明显易感性,而ICU内继发性感染的发生又与患者死亡率密切相关。既往研究虽提及暂停免疫抑制药物可改善免疫应答,降低继发感染风险,但同时可能提高移植器官排斥及功能障碍的风险。因此,重症SOT患者中免疫抑制药物的持续使用、减量或中断尚无明确指南,临床依从度与实践显著分歧,亟需科学依据支持决策。
本研究为2018年至2024年间在法国及瑞士9家ICU中收集的回顾性临床队列研究。纳入长期应用免疫抑制药的SOT成人患者,排除术后早期管理、短期ICU住院(<48 h)及接受近期免疫治疗者等特殊人群。主要终点为患者90天全因死亡率和ICU获得性感染发生。免疫抑制策略分为“暂停策略”(所有免疫抑制药物停用超过24小时,唯一例外为糖皮质激素单独维持)与“维持策略”(继续至少一种免疫抑制药物)。统计模型基于贝叶斯理论,调整病情严重度及器官移植相关因素,内含医院中心和入院年份随机效应,并引入基于专家调查的先验分布。敏感性分析覆盖不同先验假设,确保结果稳定性。
研究结果
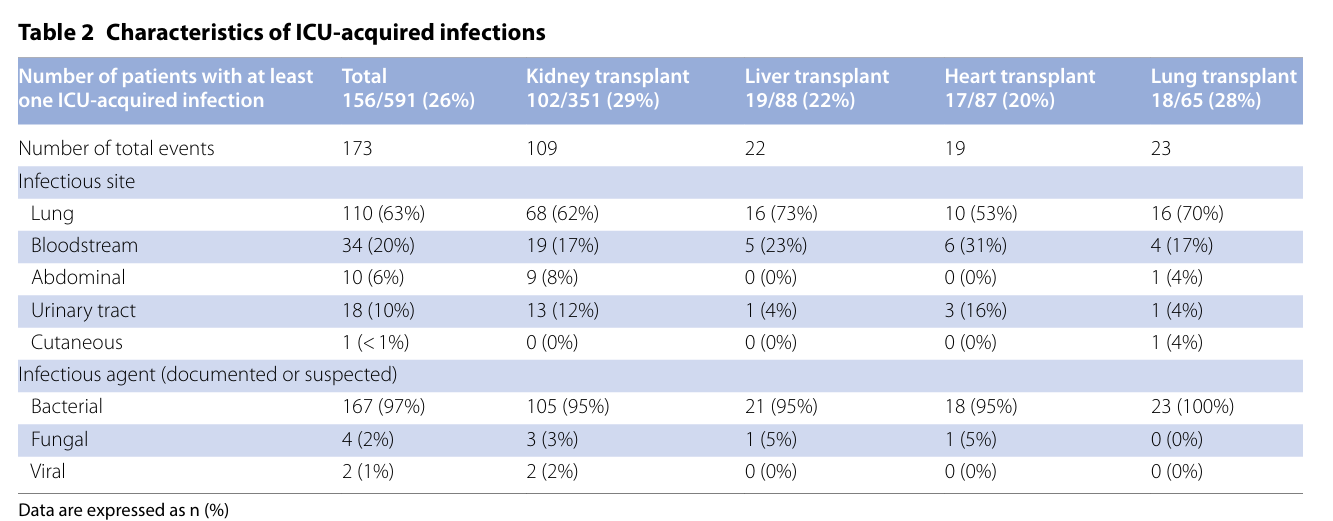
研究人群共591名SOT患者,主要为男性(64%),中位年龄65岁。肾移植患者占59%,肝移植15%,心脏及肺移植分别为15%及11%。入院原因包括败血症36%,COVID-19感染18%,非感染性原因46%。临床严重度中位SAPS II分数为44分,SOFA为6分,54%患者接受机械通气,48%需血管活性药支持,36%接受肾脏替代治疗。90天死亡率30%,26%患者发生ICU继发性感染,感染部位主要为肺部(63%),病原体以细菌(97%)为主。
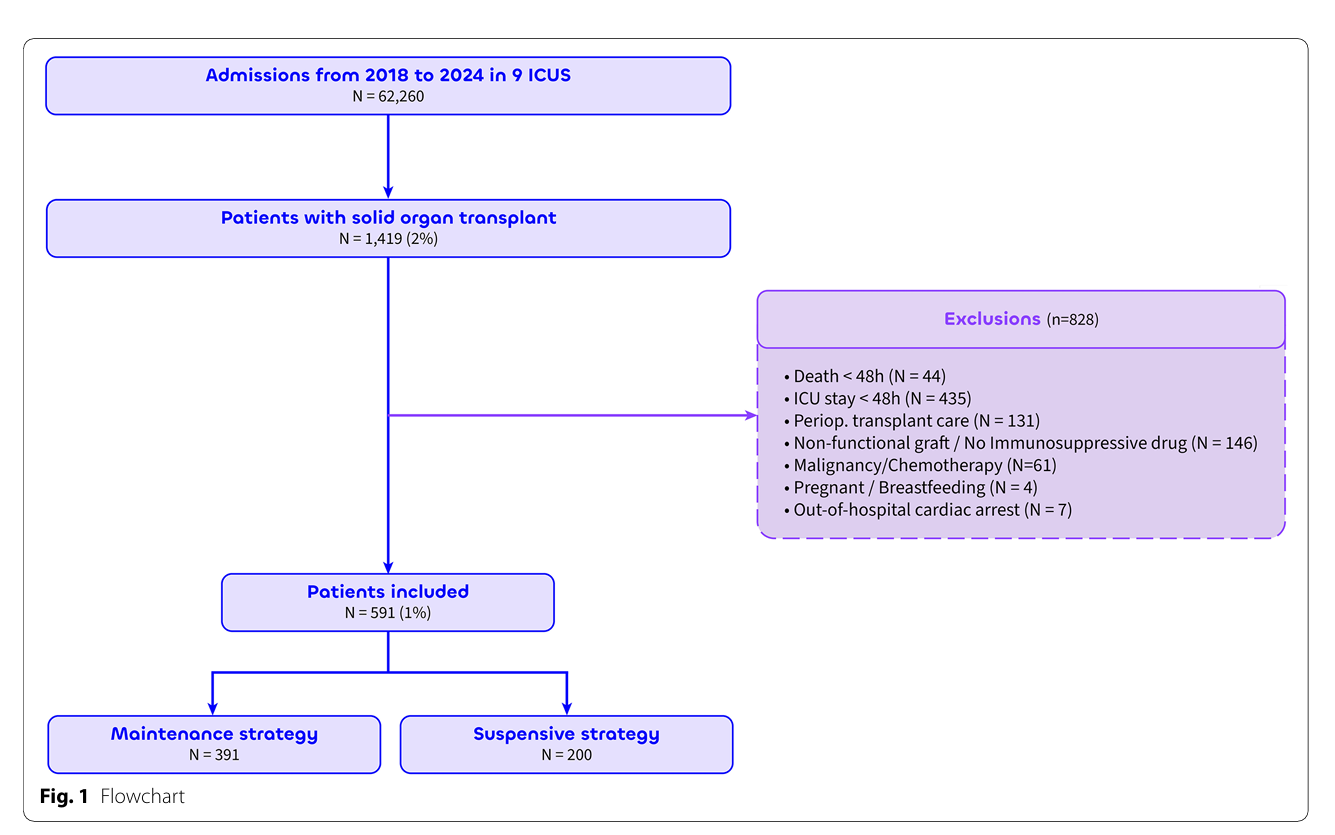 图1:患者筛选流程图
图1:患者筛选流程图
免疫抑制药暂停策略在34%的患者中使用,暂停中位持续时间5天,肝移植(42%)和肾移植(37%)患者使用频率较高,心脏(18%)及肺移植(21%)较少。暂停策略在败血症患者(38%)及COVID-19感染患者(49%)中更为常见,而非败血症患者中比例较低(24%)。2020年起暂停比例逐年上升,尤其疫情期间,且不同中心间存在较大差异(图1,图2)。
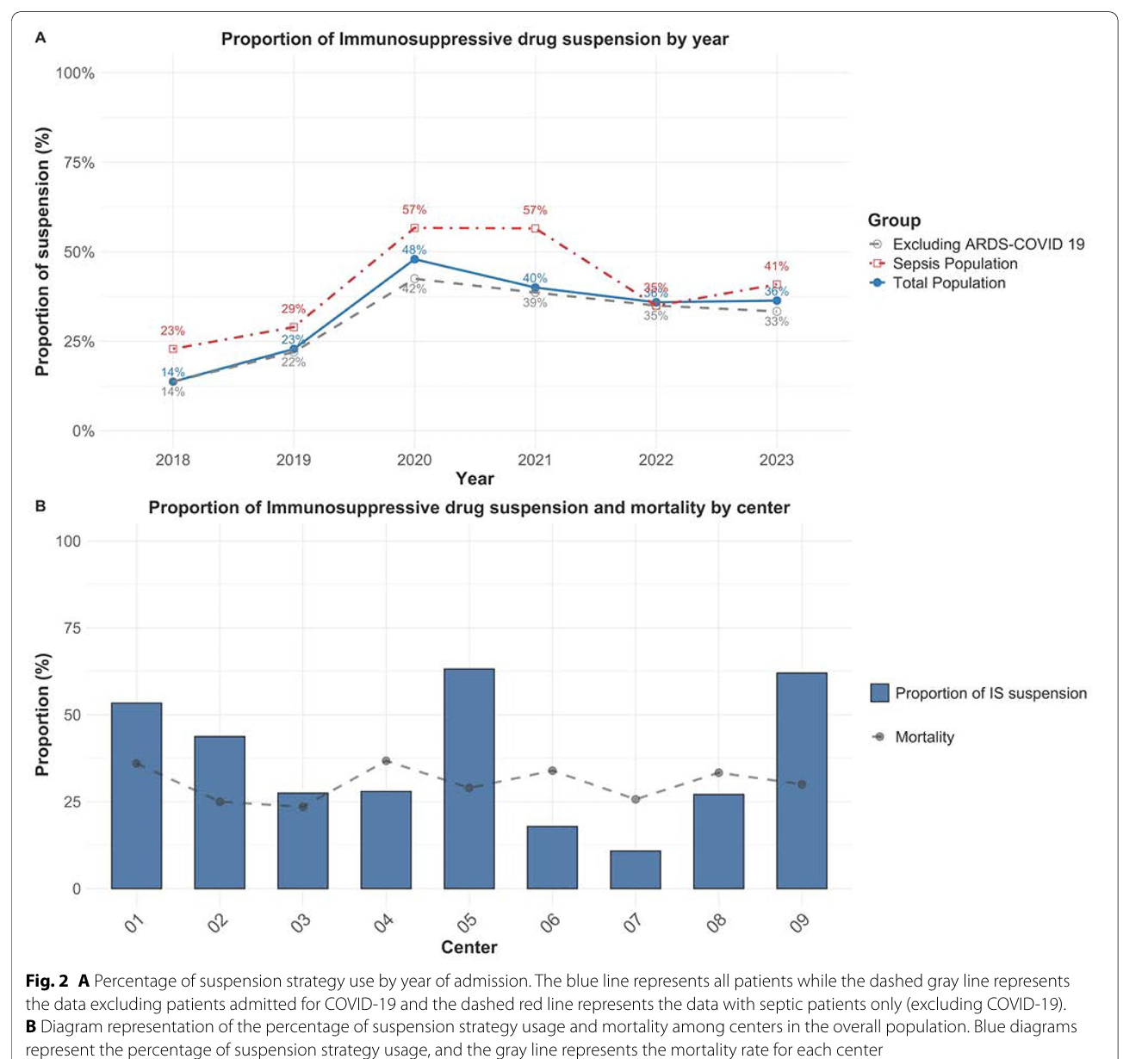
图2:免疫抑制药暂停策略使用趋势及中心间异质性
死亡率方面,总体贝叶斯分析显示暂停策略与90天死亡率的关联存在明显不确定性,估计的中位比值比(OR)为1.13(95%可信区间CrI 0.74-1.70),有54%概率为有害效应,仅15%概率可能获益。在败血症亚组中,中位OR为0.90(95% CrI 0.55-1.55),获益概率达50%,有害概率则21%(Table 1,图3A)。
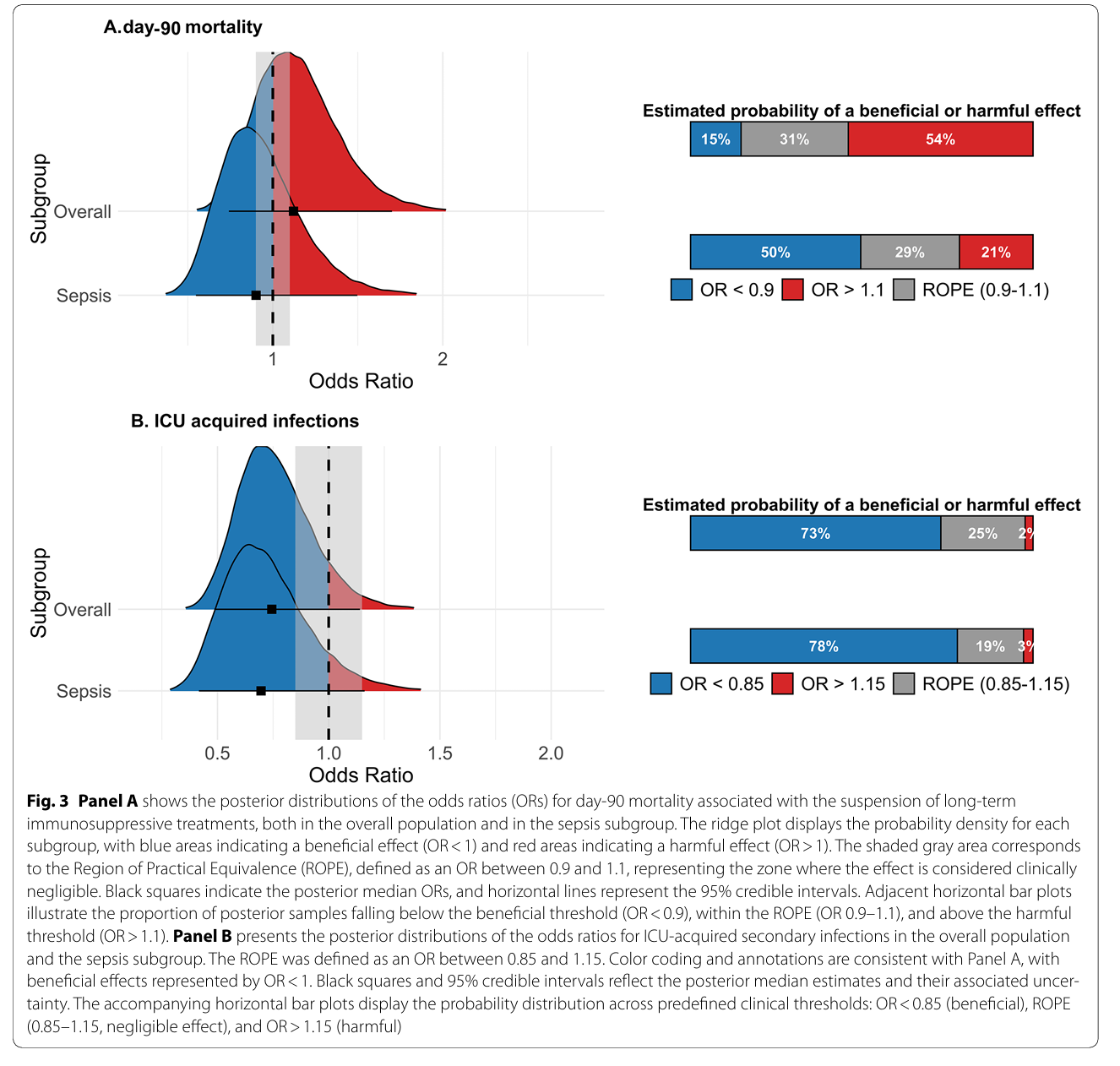
图3A:暂停策略对90天死亡率影响的贝叶斯后验分布,图3B:暂停策略对ICU继发性感染风险影响的贝叶斯后验分布
继发感染风险分析则显示暂停策略潜在益处更为明确。整体患者继发感染OR中位值0.74(95% CrI 0.49-1.15),有73%概率获益(OR<0.85);败血症患者亚组OR为0.70(95% CrI 0.42-1.16),获益概率提升至78%(图3B)。敏感性分析后续证实结果稳定(Table 2)。
以下为研究中关键临床特征及结局的表格:
研究价值与意义
本研究为多中心含SOT患者的回顾性队列研究,首次利用贝叶斯统计对免疫抑制药物暂停策略的临床效果进行了概率性质的评估。其结果具有重要临床指导价值。首先,支持在ICU期间适当暂停免疫抑制药物以降低继发感染风险—这对于已知继发感染是导致SOT患者重症转归不良的关键因素尤其重要。其次,揭示暂停策略对90天生存率的影响复杂,尤其在重症败血症患者中或许带来一定生存获益提示临床精细化用药策略的必要。再次,研究强调了临床实践中相关管理策略的异质性及演变,尤其COVID-19疫情影响下停药比例显著上升,彰显临床决策的动态调整。
然而,本研究因回顾性设计及信息缺失存在诸多局限,譬如长期停药的具体时间影响未纳入模型,未能分析停药后对移植器官功能及排斥率的影响,且未全面掌握抗感染治疗及相关预防措施细节,这些均限制结论的因果关系判定。即使如此,本研究为未来开展前瞻性观察及随机试验奠定了基础,在重症移植患者免疫管理的复杂权衡中具有突破意义。
梅斯小编点评
本研究针对临床常见却缺乏循证支持的问题提供了创新的统计学解读,提升了我们对免疫抑制管理在重症SOT患者中的认知。贝叶斯方法的加入,使得结果更加贴近实际临床判断,辅助医生权衡暂停治疗的潜在利弊。同时,研究突出了COVID-19大流行对临床策略产生的重要影响,反映了医疗实践动态调整的本质。未来研究方向包括:(1)纳入免疫抑制药物具体剂量与停用持续时长的分层分析;(2)系统评估停药对移植器官功能及免疫排斥风险的长期影响;(3)开展大规模前瞻性研究甚至随机对照试验,明确最佳管理方案;(4)研究不同类型器官移植患者组别的差异化管理策略。期待未来研究逐步将临床经验与循环免疫监测等生物标志物结合,实现个性化且动态的免疫抑制调节。
原始出处:
Vaidie J, Demiselle J, Gabriel A, et al. Effect of temporary suspension of chronic immunosuppressive drugs on day-90 mortality and ICU-acquired infections among critically ill patients with solid organ transplant: a retrospective multicenter study. Intensive Care Med. 2025. https://doi.org/10.1007/s00134-025-08024-7
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言




















#免疫抑制剂# #多器官移植#
3 举报