【BCJ】TP53突变在治疗相关MDS中的分子特征及临床意义
2025-05-30 聊聊血液 聊聊血液 发表于上海
中国医学科学院血液病医院(中国医学科学院血液学研究所)开展研究,详细分析了TP53突变的分子特征和临床意义,并比较了t-MDS和p-MDS之间的差异。
TP53突变
TP53突变在骨髓增生异常综合征(MDS)患者中约占10%,与急性髓系白血病(AML)的高风险转化、对传统治疗的不良反应和不良预后相关。世界卫生组织(WHO)和国际共识分类(ICC)已将TP53突变纳入MDS的分类中,强调了多打击TP53突变的不良预后影响。然而,这些分类主要基于原发性MDS(p-MDS)的数据,而专门针对治疗相关MDS(t-MDS)中TP53突变的研究相对较少。
因此,中国医学科学院血液病医院(中国医学科学院血液学研究所)开展研究,详细分析了TP53突变的分子特征和临床意义,并比较了t-MDS和p-MDS之间的差异,近日发表于《Blood Cancer Journal》,通讯作者为肖志坚教授。

研究结果
患者:研究纳入2015年2月至2024年6月在作者单位新诊断的138例年龄≥18岁的t-MDS患者,以及1157例新诊断p-MDS患者作为对照组。
TP53突变的频率和特征:在t-MDS患者中,TP53突变的频率显著高于p-MDS(32.6% vs 9.6%,P < 0.001)。TP53突变在t-MDS中主要为单核苷酸变化,以转换为主,C:G到T:A的替换最为常见。错义突变是最常见的类型,主要集中在TP53的DNA结合域,其中第248位密码子是最常突变的位点。
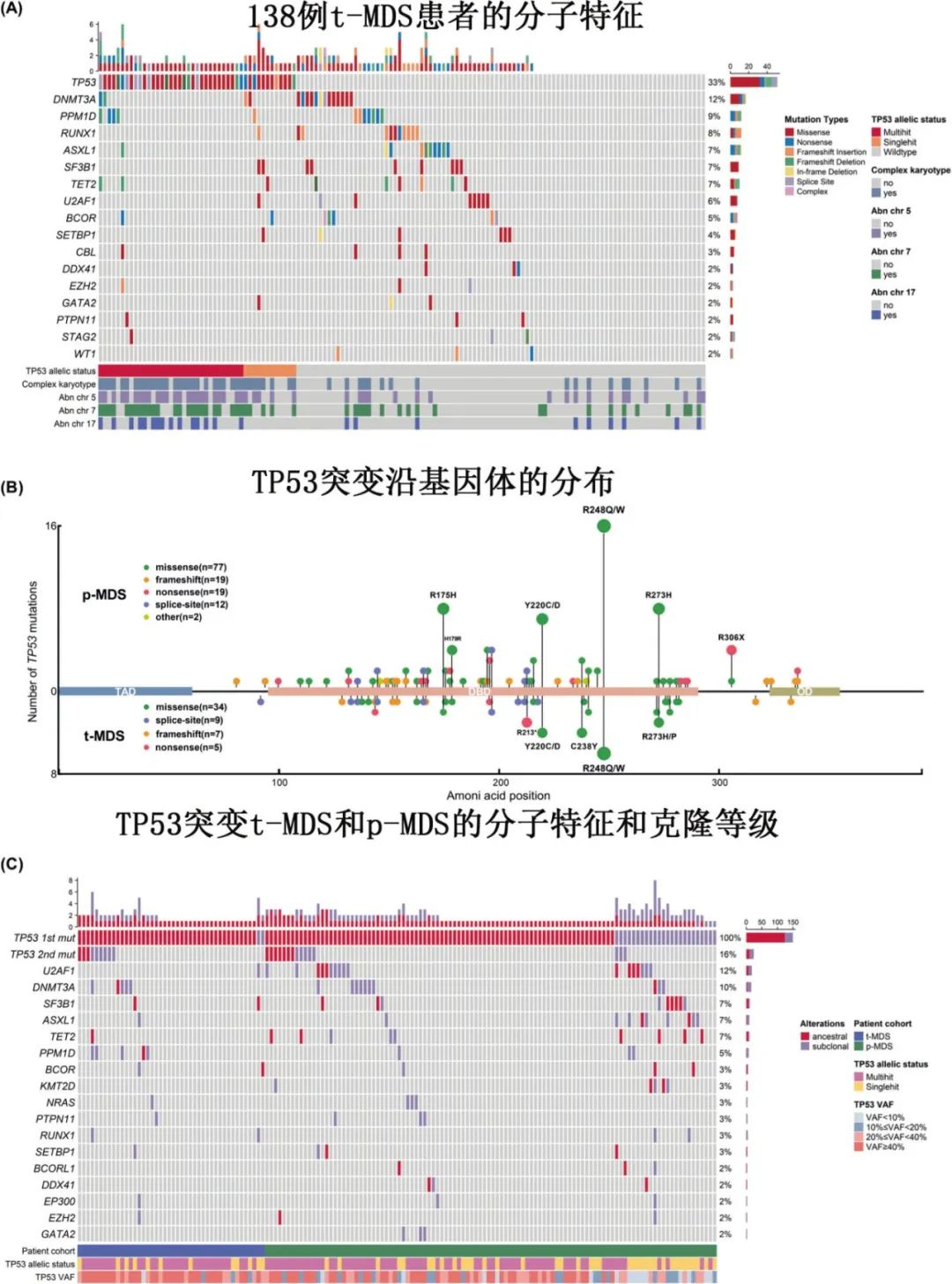
克隆大小:TP53突变在t-MDS中通常出现在较大的克隆中,中位变异等位基因频率(VAF)为46.2%,显著高于p-MDS的32.2%(P=0.002)。在单打击TP53突变病例中这种差异更为显著(33.0% vs 14.6%,P=0.003)。
克隆层次:基于VAF的克隆层次分析显示,TP53突变在t-MDS中主要(95.5%)出现在祖克隆(ancestral clones)中,与p-MDS相比,t-MDS中TP53突变的共突变较少,但PPM1D突变的频率更高(11.9% vs 1.2%,P=0.028)。p-MDS中TP53突变多为次级事件(22.4%),与U2AF1、DNMT3A和TET2突变共存,且预后较好。
预后意义:t-MDS患者中位总生存期(OS)显著短于p-MDS(14 vs. 47个月)。TP53突变t-MDS患者预后极差(中位OS 6个月 vs p-MDS 11个月),且不受克隆大小(VAF)或等位状态(单打击/多打击)影响。这种不良预后在所有骨髓母细胞类别和所有t-MDS治疗类型中都持续存在。
TP53突变的VAF和等位基因状态的预后影响:在p-MDS中,TP53突变的VAF作为连续变量与更多的染色体异常、复杂核型(CK)、较少的共突变和较差的生存相关。然而,在t-MDS中,TP53突变的基因组不稳定性较差的生存持续存在,无论VAF范围如何。在p-MDS中,单击和多击TP53突变患者的生存期存在显著差异,而在t-MDS中,单打击TP53突变患者的生存期与多打击TP53突变患者相似(中位OS分别为6个月和5个月,P=0.784)。
复杂核型(CK)的影响:TP53突变在t-MDS患者中主要出现在CK患者中,这是一个高危亚组,中位OS为9个月。即使在CK队列中,TP53突变的存在也强烈预测不良预后(中位OS分别为7个月和15个月,P=0.015)。

总结
TP53突变在t-MDS中更为普遍,且与p-MDS相比,TP53突变在t-MDS中更常出现在祖克隆中,具有较大的克隆大小和较高的VAF。
TP53突变在t-MDS中定义了一个具有明显基因组不稳定性和不良预后的独特亚组,无论CK、TP53等位基因状态或克隆大小如何。
t-MDS患者中,单击TP53突变显示出与多击TP53突变病例同样不良的生存期,这可能与在细胞毒性应激下的选择优势和CK的高共现有关。
TP53突变的预后价值可能是上下文依赖的,低估单击TP53突变或较小TP53突变克隆的预后意义可能会对这些患者的管理产生负面影响,可能导致他们被排除在临床试验或考虑异基因造血干细胞移植之外。
该研究提供了t-MDS中TP53突变的详细分子特征和临床意义,强调了TP53突变在t-MDS中的独特生物学和预后影响,并建议将TP53突变t-MDS视为一个独立的疾病实体。研究结果对于优化治疗决策和改善t-MDS患者的管理具有重要意义。
参考文献
Bao, Z., Li, B., Qin, T. et al. Molecular characteristics and clinical implications of TP53 mutations in therapy-related myelodysplastic syndromes. Blood Cancer J. 15, 58 (2025). https://doi.org/10.1038/s41408-025-01276-y
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言














#骨髓增生异常综合征# #TP53突变#
7