Eur J Vas Endovas Surg:OAC³-PAD风险评分可预测因PAD住院一年后的主要出血事件
2022-02-13 “Clinic門诊新视野”公众号 “Clinic門诊新视野”公众号
2022年2月3日,一项在线文章,旨在利用住院期间可获得的危险因素,对接受住院治疗期间可获得的危险因素,对接受住院治疗的症状性外周动脉疾病(PAD)患者一年的大出血进行客观风险评分。
2022年2月3日,一项在线发表于European Journal of Vascular and Endovascular Surgery的研究旨在利用住院期间可获得的危险因素,对接受住院治疗的症状性外周动脉疾病(PAD)患者一年的大出血进行客观风险评分。这是迄今为止第一个考虑了疾病严重程度的实用性PAD出血风险评分方式,适用于腔内和开放手术血管重建的患者。

研究目的
研究者回顾了2008年至2011年在本机构内进行选择性肾下EVAR的患者。使用超声或CTA测量AAA瘤囊直径,比较基线直径与术后一个月CTA结果。主要结果是免于术后再干预或破裂的复合结果。研究者将AAA瘤囊回缩到预先定义的最小直径阈值内的患者与未达到的患者进行比较。结果用Kaplan-Meier曲线绘制,并使用log rank检验和Fine-Gray回归进行比较,以死亡为竞争风险。对于AAA达到最小瘤囊直径的患者,评估尺寸进行性变化,包括进一步回缩和瘤囊再次扩大。
研究方法
这项研究使用了德国第二大保险基金BARMER的大约900万德国公民(占德国人口11%)的未选择回顾性数据,分析纳入了在2010年1月1日~2018年12月31日期间登记的接受过症状性PAD住院治疗的≥40岁的患者。在一个单独的训练队列中,使用惩罚性Cox回归选择最终预测因子(具有十倍交叉验证的最小绝对收缩和选择算子)。以住院后一年需要住院的大出血作为结果。风险评分是内部验证的。构建了四个不同的风险组:低、低到中等、中到高和高风险,危险因素之前的数字是针对该危险因素的存在而总结的分数(表1)。
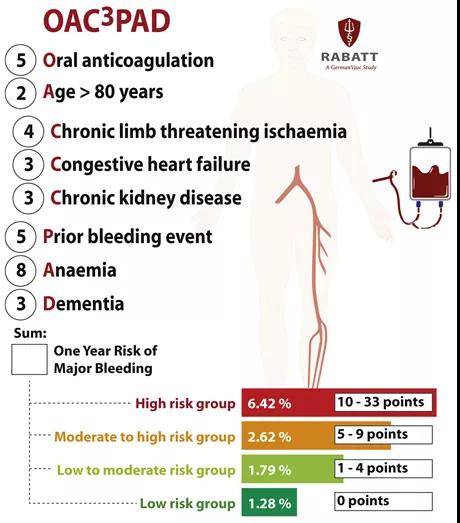
表1. OAC3-PAD出血风险评分汇总表
研究结果
共有81,930例患者(47.2%为女性,72.3岁)因症状性PAD住院。一年后,1,831(2.2%)例患者发生大出血事件。独立预测因素是既往口服抗凝剂、80岁以上、慢性肢体缺血、充血性心力衰竭、严重慢性肾病、既往出血事件、贫血和痴呆。OAC3-PAD风险评分在从低风险(1.3%)到高风险(6.4%)的四个风险组(c=0.69,95%CI 0.67-0.71)之间进行了充分的校准和区分。
结 论
研究团队开发了用于预测PAD个体大出血风险的实用风险评分,将队列中的五分之一归类为高风险患者。本文所提出的这类个体预测评分方式可以帮助了解强化抗血栓策略的风险和收益。
原始出处:
Behrendt C-A et al. The OAC3 -PAD Risk Score Predicts Major Bleeding Events one Year after Hospitalisation for Peripheral Artery Disease. European Journal of Vascular and Endovascular Surgery, 2022. https://doi.org/10.1016/j.ejvs.2021.12.019.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言







#主要出血事件#
78
#主要出血#
93
至北京时间2022年2月14日8时01分,
82