Sci Rep :我国学者揭示地塞米松治疗重症非创伤性脑内出血患者的死亡率影响
11小时前 MedSci原创 MedSci原创 发表于上海
本研究基于大型ICU数据库MIMIC-IV,采用倾向评分匹配和时间依赖Cox回归,系统评估了地塞米松治疗非创伤性脑内出血(ICH)患者的全因死亡率影响。
非创伤性脑内出血为中年及老年急性脑卒中患者的主要死因之一,30天病死率高达30%,长期残疾患者比例亦接近80%。脑出血后,神经炎症反应迅速激活,包括小胶质细胞和星形胶质细胞活化、白细胞浸润,导致二次脑损伤。炎症引发的血脑屏障破坏、脑水肿是死亡与功能障碍的重要机制。在临床上,地塞米松作为强效糖皮质激素,具有显著抗炎、抗水肿作用,已被广泛用于脑肿瘤、蛛网膜下腔出血患者以减轻脑水肿,但其在ICH治疗中的作用仍存争议。部分动物模型和小样本临床研究提示低剂量地塞米松或可改善神经功能和生存率,但其临床应用受免疫抑制并发症、代谢障碍等副作用的制约。当前缺乏大样本、系统且控制混杂因素的研究明确地塞米松对ICH患者短期及长期生存的影响。
近日,发表于Scientific Reports上题为“ Impact of dexamethasone therapy on mortality in critically ill patients with non-traumatic intracerebral hemorrhage: a propensity score matched cohort study”的研究,由浙江医院与浙江中医药大学团队合作利用美国Beth Israel Deaconess医疗中心收集的MIMIC-IV数据库中2008-2022年期间的临床数据,以一项严格的回顾性队列研究评估了重症非创伤性ICH患者中地塞米松治疗与各期死亡率的关联。研究采取1:1倾向评分匹配(PSM)方法和时间依赖Cox比例风险模型,克服了混杂因素的影响,并结合剂量-反应曲线解析,探讨地塞米松剂量对患者生存的潜在影响。

本研究选取MIMIC-IV数据库中经ICD-9及ICD-10编码诊断的非创伤性ICH患者,排除未成年患者、重复入ICU多次者及住院不足24小时者。共纳入3214例患者,按住院期间是否接受地塞米松治疗分为两组(地塞米松组:529例,非地塞米松组:2685例)。利用倾向评分匹配(1:1邻近法,卡尺0.1)控制基线差异,匹配后形成526对患者。收集人口学、临床评分(GCS、SOFA、OASIS、APS III)、合并症、实验室指标及用药情况等详细资料。主要终点为30天全因死亡率,次要终点包括ICU死亡率、住院死亡率、90天和1年死亡率。统计分析使用Kaplan–Meier生存曲线、LASSO回归筛选变量构建Cox比例风险模型,采用Schoenfeld残差检验并对违反比例风险假设的变量采用时间依赖协变量模型(Cox-TVC)。进一步进行亚组及敏感性分析,运用限制性立方样条分析探索地塞米松剂量-死亡率的非线性关系,并将地塞米松剂量划分为低剂量(≤12 mg/天)和高剂量(>12 mg/天)组进行比较。
研究结果
1. 基线特征与倾向评分匹配效果
原始数据显示,非地塞米松组患者年龄较大且病情更重(SOFA、OASIS、APS III评分较高),伴发多种心脑血管疾病比例更高,实验室指标差异显著。地塞米松组住院时间较长,但短期及中期(30天,ICU和住院期间)死亡率明显较低。倾向评分匹配后,除抗血小板药物使用差异仍存在外,两组基本平衡。匹配后地塞米松组仍表现出较低的30天、ICU和住院死亡率,90天死亡率也显著降低,但1年死亡率差异无统计学意义。
2. 地塞米松对死亡率的影响
多变量Cox-TVC模型显示,地塞米松治疗与30天、ICU及住院期死亡率显著相关,调整潜在混淆因素后,地塞米松组30天死亡风险降低约19%(aHR=0.81,P=0.008),ICU死亡风险降低约29%(aHR=0.715,P=0.006),住院死亡风险降低约29%(aHR=0.706,P<0.001)。但该保护作用在90天和1年随访中未能保持显著(90天aHR=0.918,P=0.132;1年aHR=0.967,P=0.387)。倾向评分匹配前后分析结果一致。
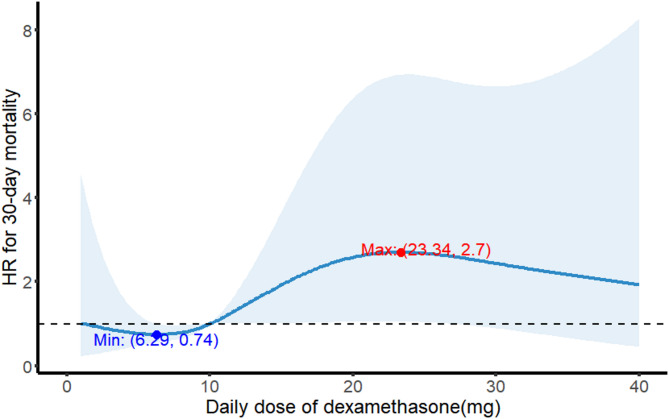
图1.倾向评分匹配后,地塞米松每日剂量与 ICH 患者 30 天全因死亡率之间的非线性关系
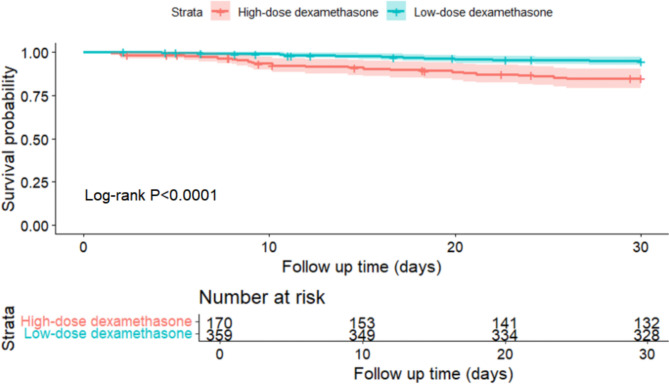
图2.Kaplan-Meier生存曲线说明了接受高剂量与低剂量地塞米松治疗的ICH患者的30天生存率
3. 亚组及敏感性分析
亚组分析发现,地塞米松对30天死亡率的保护作用在男性患者中更显著(HR=0.30,P<0.001),而女性患者保护效应不明显(HR=0.72,P=0.202),性别与治疗效果存在交互作用(P=0.038)。合并缺血性脑卒中者地塞米松效果不显著,提示存在潜在疗效异质性。其他因素如年龄、GCS评分、高血压及抗凝治疗未见显著交互。
考虑抗血小板治疗在组间分布差异,敏感性分析纳入抗血小板用药及剔除抗血小板患者,结果均支持地塞米松对短期死亡率的独立保护作用。
4. 地塞米松剂量与生存关系
限制性立方样条分析揭示地塞米松与死亡风险呈非线性关系,最低风险对应剂量约6.29 mg/天,随剂量增加,死亡风险逐步上升,超过23 mg/天时显著增加死亡风险。
进一步按剂量分类(≤12 mg/天为低剂量,>12 mg/天为高剂量)进行生存分析,低剂量组30天生存率显著高于高剂量组。多变量调整后,低剂量组30天死亡风险降低约67%(aHR=0.33,P<0.001),而高剂量未显示此保护效应。
本研究通过对重症非创伤性ICH患者的回顾性队列分析,结合倾向评分匹配和时间依赖生存模型,证实地塞米松在降低短期死亡率方面发挥显著积极作用,特别是剂量控制在低剂量范围时效果较佳。早期炎症反应及神经炎症是ICH继发脑损伤的关键路径,地塞米松作为强效抗炎药物,能通过抑制NF-κB信号通路,稳定血脑屏障,减轻脑水肿及细胞凋亡,进而改善短期存活。
该研究进一步证实了地塞米松剂量与临床疗效呈现非线性“双刃剑”特点:低剂量有利于神经保护,高剂量则潜在引发免疫抑制、高血糖、胃肠道出血等不良事件,可能使长期疗效受限。这与已有文献中高剂量类固醇并未改善且甚至加重慢性硬膜下血肿患者预后的发现一致。
此外,性别差异提示男性受益更明显,可能与性激素及免疫反应调控存在生物学差异相关,这为未来开展个体化治疗策略提供线索。
尽管研究采取多种统计手段降低偏倚,但回顾性设计与数据库数据的局限性不可避免,关键变量缺失(如血糖、电解质)及未能辨别死因有可能影响结论的广泛适用性。未来多中心、前瞻性随机对照试验有待进一步确证地塞米松在ICH患者中的最佳剂量、用药时机及适应人群。
综上,本研究为地塞米松在重症ICH患者中短期疗效提供了较为坚实的证据支持,具有重要临床指导意义。
原始出处
Lu Y, Mao B, Tang J, Shi S, Wang M, Wan S. Impact of dexamethasone therapy on mortality in critically ill patients with non-traumatic intracerebral hemorrhage: a propensity score-matched cohort study. Sci Rep. 2025;15(1):25993. Published 2025 Jul 17. doi:10.1038/s41598-025-11735-y
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言



















#脑出血# #队列研究# #数据库# #地塞米松#
1 举报