Eur Heart J:女性妊娠不良结局与卒中长期风险:瑞典全国队列研究揭示高危人群需终生关注
10小时前 MedSci原创 MedSci原创 发表于上海
本研究创新性地利用瑞典全国性大样本和长达46年随访时间,系统评估五大妊娠期不良事件对女性卒中终生风险的影响,填补了长期风险及家族混杂因素控制不足的知识空白。
卒中在女性中的发病率和致死率均不断攀升,并较男性表现出更高的严重度和死亡率。目前已知多种生活方式和心血管危险因素影响女性卒中发生,但妊娠期出现的不良结局是否对终身卒中风险构成独立且持久的影响,尚缺乏大型、长期随访的实证数据。
妊娠期高血压、早产、胎儿发育受限以及妊娠期糖尿病等是临床常见的不良妊娠结局,约30%女性在人生中曾经历这些不良事件。已有研究提示这些因素与中年卒中风险相关,但对它们之间独立效应、长期影响及潜在遗传/环境混杂因素的排除尚不充分,亟需根据大规模、长期随访的前瞻性数据开展综合评估。
最新发表在European Heart Journal的一项由瑞典团队完成的大规模人群队列研究,评估了五大主要妊娠不良结局与女性卒中终生风险之间的关联。该研究纳入220万名1973年至2015年间经历单胎分娩的女性,最长随访达46年,结合国家登记数据和兄弟姐妹队列分析,深入探讨不良妊娠结局导致卒中风险增加的潜在机制及其长期影响。

本研究基于瑞典医疗出生登记,构建220余万名1973-2015年单胎分娩女性全国队列。通过瑞典医院与门诊登记结合ICD诊断代码,识别随访期间(最长至2018年)卒中事件,排除产后6个月内卒中以避免产时因素干扰。
研究调整多项潜在混杂因素,包括孕妇年龄、教育、收入、吸烟、体质量指数(BMI)、既往高血压/糖尿病等疾病以及分娩年份;并采用兄弟姐妹队列设计,通过同一家族内姐妹对比,控制未观测遗传及环境因素影响。采用时间依赖性Cox模型分析不良妊娠结局“曾经”发生的状态对卒中风险的长期影响,分期分析随访时间区间对应风险变化。
研究结果
1,基线特征
共计667,774(30%)女性经历至少一种不良妊娠结局,14.3%小于胎龄儿,8.9%早产,6.0%子痫前期等。
不良结局妇女更可能年轻初产、低教育、吸烟及BMI较高,存在社会经济和生活方式差异。
2,卒中发病情况
观察期内共有35,824名女性发生卒中(发病率1.6%),首次分娩中位年龄27岁,卒中诊断中位年龄55岁。
不良妊娠结局妇女卒中累积风险明显高于无不良结局者。
3,五大不良妊娠结局与卒中长期风险
| 不良妊娠结局 | 调整后HR(95%CI) | 生命周期最长随访卒中发病率(/10万人年) | 人群归因风险(PAF%) |
|---|---|---|---|
| 妊娠期糖尿病 | 1.86 (1.69–2.04) | 193.8 | 1.2 |
| 其他妊娠期高血压 | 1.82 (1.67–1.98) | 123.4 | 0.7 |
| 早产 | 1.40 (1.36–1.45) | 103.7 | 5.6 |
| 子痫前期 | 1.36 (1.31–1.41) | 122.0 | 4.9 |
| 小于胎龄儿 | 1.26 (1.22–1.29) | 93.9 | 4.6 |
4,卒中风险随随访时间变化趋势
除妊娠期糖尿病外,其他四种结局的卒中风险在产后10年最高,随后逐渐下降,但仍于30-46年随访期间维持1.2-1.6倍的风险增高。
妊娠期糖尿病相关卒中风险随时间增长,产后30-46年高达2.5倍(HR 2.51,95%CI 2.15–2.93),提示后续发展为2型糖尿病等因素起介导作用。
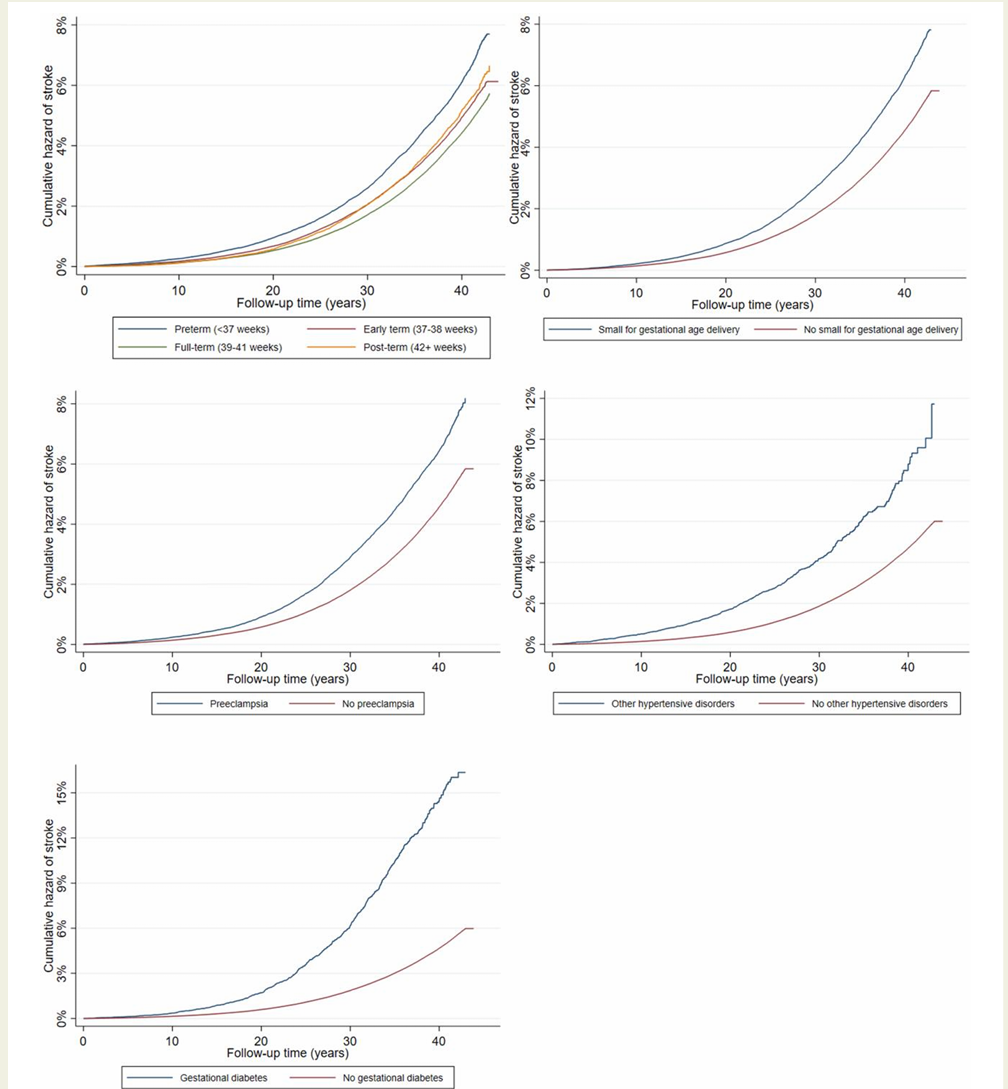
图:0至46年随访特定不良妊娠结局相关中风的累积风险
5,卒中亚型风险
五大妊娠不良结局均与缺血性和出血性卒中风险显著增加相关,以缺血性卒中风险升高更为明显。
其他妊娠期高血压与脑内出血风险特别相关。
6,多重不良结局累积效应
不良妊娠结局数目越多,卒中风险递增;≥3种结局者卒中风险为无不良结局女性的2.57倍。
研究价值与临床意义
本研究创新性地利用瑞典全国性大样本和长达46年随访时间,系统评估五大妊娠期不良事件对女性卒中终生风险的影响,填补了长期风险及家族混杂因素控制不足的知识空白。
结果显示这些妊娠不良结局不仅仅是孕期短暂风险指标,更是女性未来心脑血管健康的重要预警信号。特别是妊娠期糖尿病卒中风险随着时间推移继续攀升,提示后期发展为2型糖尿病是关键介导因素,强调了糖尿病预防与治疗干预的迫切性。鉴于卒中对女性寿命与生活质量的沉重影响,研究强调将妊娠期不良结局纳入卒中及心血管疾病风险评估体系的重要性,提倡产科到初级保健的纵向随访,及早发现和管理高危女性,以实现卒中风险的精准防控。
此外,结果昭示未来研究需进一步探索不良妊娠结局与卒中不同亚型的具体病理联系,及针对高风险女性群体的定制医疗干预策略。
原始出处
Crump C, Sundquist J, Sundquist K. Adverse pregnancy outcomes and long-term risk of stroke: a Swedish nationwide co-sibling study. Eur Heart J. 2025;00:1–11. doi:10.1093/eurheartj/ehaf366.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言















#卒中# #女性妊娠不良结局#
5 举报