临床误诊率极高:如何理解和管理可塑性疼痛?
12小时前 疼痛之声 疼痛之声 发表于上海
可塑性疼痛属慢性疼痛第三类,因中枢敏化致痛觉放大,伴疲劳、认知问题等。需量表识别,管理以非药物为主,含生活方式调整与心理疗法。
『疼痛』被国际疼痛研究学会定义为“与实际或潜在的组织损伤相关,或以此类损伤描述的令人不快的感觉和情感体验,超过3个月则定义为慢性疼痛,有效的疼痛管理需要深刻理解伤害性疼痛。
疼痛的三种机制表型
伤害感受性疼痛:由创伤、骨关节炎和关节炎症(例如类风湿性关节炎)引起的组织损伤、炎症、损害或退变引起。它局限于损伤、炎症区域,可能对局部或全身治疗有反应,包括非甾体抗炎药、阿片类药物和皮质类固醇。
神经病理性疼痛:是神经损伤或损害的结果,例如创伤性神经损伤、糖尿病神经病变、机械性神经压迫引起的坐骨神经痛或神经根病,或药物或化疗引起的神经病变。疼痛可局限于神经损伤或损害区域,或可沿皮节分布,引起尖锐、射击样、烧灼样疼痛以及刺痛和麻木的特征性表现。它可能对局部治疗和全身性神经病理性药物如加巴喷丁、普瑞巴林和三环类抗抑郁药有反应。
可塑性疼痛:是第三种且鲜为人知的疼痛类别,源于敏化的神经系统,这种状况又称为『中枢敏化综合征』。可塑性疼痛涉及中枢神经系统通路的功能障碍,包括放大的疼痛信号处理、下行疼痛抑制通路信号传导减弱,或两者兼有。
与伤害感受性疼痛相反,可塑性疼痛往往没有可证实的组织损伤。可塑性疼痛通常与更多主观症状而非客观依据相关,这使得可塑性疼痛的理解和管理成为一个难点。
表1:慢性疼痛的 3 种机制表型

可塑性疼痛的机制
可塑性疼痛的基本机制是疼痛感受器『敏感性增高』,伴有疼痛信号传导和疼痛感知的放大。具体而言可塑性疼痛可通过以下方式解释:
-
自上而下的疼痛放大(通过下行疼痛调节通路的改变,导致疼痛抑制通路效能减弱和疼痛促进通路活动增强)
-
自下而上的疼痛促进(中枢神经系统中的上行通路被外周输入过度刺激),从而导致痛觉过敏和异常性疼痛。
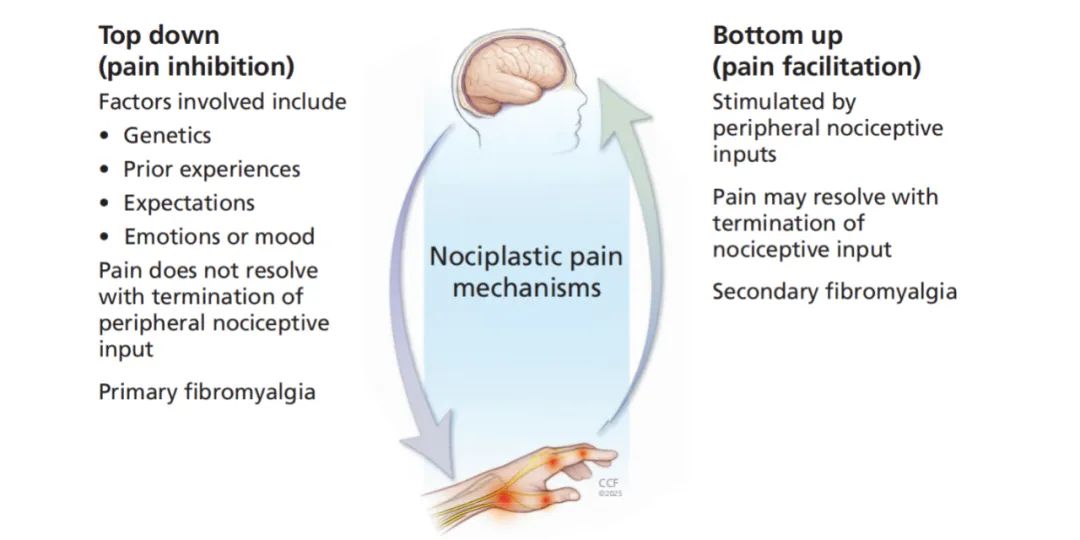
可塑性疼痛病症中的疼痛敏感性增高及相关特征(例如疲劳、睡眠差、脑雾)由中枢神经系统和外周机制驱动。
脊髓上机制
-
涉及疼痛的脑区内部及之间的活动过度和连接性增强,但涉及疼痛抑制的脑区活动减弱;
-
涉及疼痛处理的脑区大小和形状改变;
-
脑脊液中与疼痛信号传导相关的神经递质(P 物质、谷氨酸)水平升高,γ-氨基丁酸神经传递减少;
-
胶质细胞激活;
脊髓机制
-
来自不同疼痛部位的信号聚集和汇聚;
-
脊髓重组;
-
脊髓反射传导增强和脊髓抑制减弱;
-
时间总和(重复刺激引起疼痛感增强);
-
胶质细胞激活
外周机制
-
轻微的局部肌肉病变(例如,潜在和活跃的触发点);
-
外周敏化(例如,感受野扩大,细胞因子和趋化因子浓度增加);
-
痛觉过敏、感觉迟钝和异常性疼痛;
-
局部或弥漫性压痛,或两者兼有;
如何识别可塑性疼痛
通常引起可塑性疼痛的病症可以是局部的或广泛的,被称为『慢性重叠疼痛疾病综合征』。这些病症经常同时发生。广泛性可塑性疼痛通常伴有弥漫性压痛、致残性疲劳、认知症状和睡眠问题。

有几种标准化量表可用于评估存在可塑性疼痛的可能性。最可行的两个量表是中枢敏化量表 (CSI) 和疼痛中枢方面问卷 (CAP)。
可塑性疼痛的管理
有效的疼痛管理始于遵循障碍缓解策略、展现同理心并获得患者的信任。患者与临床医生之间的彼此信任很重要,因为能提高治疗接受度、积极性和依从性。非药物治疗方案应作为一线治疗,因为副作用更少、可广泛获得,并具有持续的积极效果。
自我护理和管理
社会支持:当患者患有慢性疼痛时,不仅影响患者本人,也影响家庭。与家人和朋友分享沮丧和焦虑可以提供情绪的宣泄,并增加学习疼痛应对技巧的动力,了解其他患者如何成功管理类似疼痛可能有帮助且鼓舞人心。
健康生活方式:采取常规健康生活方式措施,如规律锻炼、良好营养、适当的睡眠卫生、戒烟和人体工程学调整,可以对疼痛控制产生积极影响。
良好的沟通技巧和对敏感话题的认识:例如在适当情况下讨论减肥时,应以非威胁性的方式进行,因为一些患者可能会觉得被冒犯,这可能成为进一步治疗的障碍。
保持心理状态健康:向心理健康专业人士寻求帮助可以使患者学会在挑战性情况下适应性的疼痛应对技巧。转诊给心理健康专业人士的时机取决于患者对初级保健临床医生的接受度和信任程度。
分级有氧运动
短期有氧训练:按照推荐的强度进行训练以提高心肺健康可带来重要益处,包括改善身体功能和可能的疼痛缓解。达到运动的有氧阶段(心率增加和出汗)可以激活疼痛抑制和内源性内啡肽通路,并释放“感觉良好”的激素。运动可以减少疲劳、改善抑郁和体能,并对神经可塑性产生积极影响,从而改善睡眠、记忆以及情绪和认知功能。
心理教育疗法
不同形式的心理治疗可对可塑性疼痛产生积极影响。这些疗法的主要目标是“调低”身体疼痛感受器的“症状刻度盘”(就像调低音量刻度盘)。包括:认知行为疗法、正念和接纳干预、心理动力疗法、生物反馈、催眠疗法等。
物理和替代疗法
其他非药物疗法,如针灸、按摩疗法、虚拟现实技术、经皮神经电刺激 (TENS)、热疗和冷冻疗法,已被证明在管理慢性疼痛中有一定作用,被认为通过生理机制调节慢性疼痛信号而发挥作用。
睡眠管理
非恢复性或质量差的睡眠与疲劳和疲倦相关,并可导致疼痛放大。非恢复性睡眠是慢性广泛性疼痛的强预测因子,因为睡眠对于身体修复和减少神经元活动是必需的。
药物治疗
很多药物可用于治疗可塑性疼痛。重要的是要注意,这些药物仅显示出中等疗效,并且存在不良副作用和低依从率。传统的镇痛治疗,如肌肉松弛剂、非甾体抗炎药、对乙酰氨基酚和阿片类药物,对可塑性疼痛的效果不如对伤害感受性疼痛有效,并且强烈不鼓励使用阿片类镇痛药。
参考文献:Thapa R, Ang D. Nociplastic pain: A practical guide to chronic pain management in the primary care setting. Cleve Clin J Med. 2025 Apr 1;92(4):236-247.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言











#慢性疼痛# #可塑性疼痛#
5 举报