【产麻新谭】硬膜外针与导管注射负荷剂量对分娩镇痛起效时间的比较研究:一项前瞻性、双盲、随机临床试验
2025-02-15 古麻今醉网 古麻今醉网 发表于陕西省
本研究主要发现与硬膜外导管相比,负荷剂量经硬膜外针给药并没有缩短足够分娩镇痛的起效时间。罗哌卡因的用量相似,并提供了相当的镇痛效果。两组之间的副作用发生率没有差异
硬膜外麻醉和腰硬联合麻醉技术广泛应用于分娩镇痛。虽然腰硬联合麻醉用于分娩镇痛比硬膜外麻醉起效快,但其产妇瘙痒,低血压,胎心减慢发生率较高。然而,低剂量硬膜外镇痛起效较慢,可能需要15~30分钟才能达到令人满意的镇痛效果。研究表明,与硬膜外导管相比,通过硬膜外针管给药可加快药物在硬膜外腔内的扩散,可能会缩短硬膜外镇痛药物的镇痛起效时间,但是,目前尚缺乏比较通过硬膜外针管或通过硬膜外导管注射负荷剂量镇痛药物用于分娩镇痛的比较研究。
最近,来自浙江大学医学院附属妇产科医院陈新忠主任团队的一项临床研究,观察并比较了通过硬膜外针管或硬膜外导管注入大容量负荷剂量的罗哌卡因联合舒芬太尼用于分娩镇痛的起效时间及分娩镇痛质量。研究的成果发表在2025年2月的European Journal of Anaesthesiology杂志上。

方法
1.受试者纳入/排除标准:
纳入标准:初产妇,20-40岁,孕周37-42周,进入产程宫口≤5cm,有分娩镇痛需求的产妇。
排除标准:(1)硬膜外分娩镇痛禁忌产妇;(2)体重指数>50kg/m2,;(3)VSA<50mm的产妇(0 =无疼痛; 100=最难以想象的疼痛);(4)产科相关疾病:妊娠期糖尿病,妊娠期高血压,子痫前期,妊娠期心脏病,妊娠期甲亢等,(5)硬脊膜意外穿破。(6)胎心异常 (7) 硬膜外导管意外置入蛛网膜下腔。
2.研究步骤:
将200例产妇随机分为2组,每组100例。针管组经硬膜外穿刺针给药,导管组经硬膜外导管给药,分娩镇痛用药常规配方为0.1%罗哌卡因+0.3ug/ml舒芬太尼,分娩镇痛中爆发痛补救镇痛药物配方0.2%罗哌卡因+0.3ug/ml舒芬太尼。
分娩镇痛启动
产妇麻醉前开通18G外周静脉通路,监测血压,心率,氧饱和度,胎心监护。左侧卧位下正中入路于L2-3或者L3-4使用17G Tuohy穿刺针行硬膜外穿刺,使用生理盐水(<2ml)阻力消失法判断是否到达硬膜外腔。针管组穿刺针到达硬膜外腔后,通过硬膜外穿刺针直接推注3ml硬膜外镇痛药,观察3分钟后,如果没有感到腿部突然麻木或发热,15ml镇痛药(0.1%罗哌卡因+0.3ug/ml舒芬太尼)30秒内推注入硬膜外腔,然后放置19G单孔硬膜外导管,置入深度3-5cm。导管组穿刺针到达硬膜外腔后,放置硬膜外导管,置入深度3-5cm,通过硬膜外导管推注3ml镇痛药,观察3分钟后推注15ml镇痛药。两组产妇固定好硬膜外导管后,平躺,硬膜外镇痛泵连接至硬膜外导管上。两组以负荷剂量15ml硬膜外镇痛药物推注完成时间为麻醉起始时间T0。不知道分组的研究者,在给药(T0)5分钟后进入房间,评估并记录数据(图1)。
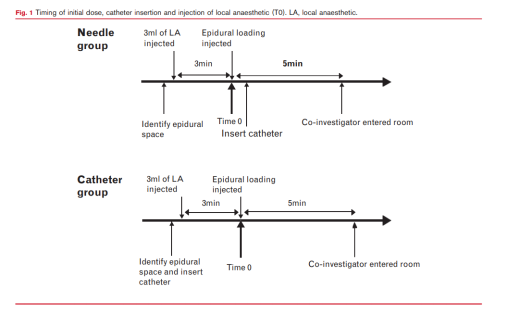
分娩镇痛维持
分娩镇痛维持药物配方为0.1%罗哌卡因+0.3ug/ml舒芬太尼。硬膜外镇痛泵设置为程序间歇硬膜外镇痛(PIEB) +患者控制硬膜外镇痛(PCEA)模式,PIEB量 6 ml, PIEB间隔时间60 min, PCEA量5 ml, PECA锁定时间为15 min,基础输注速度为2 ml/h,最大容量为30 ml/h。
爆发痛处理
两次PCEA后,产妇仍然感到疼痛(VAS≥30mm),呼叫麻醉医生,评估导管后推注镇痛药物10ml (0.2%罗哌卡因+0.3ug/ml舒芬太尼)。
主要研究结果
主要结果是分娩镇痛的起效时间,定义为从给药(T0)到充分镇痛(宫缩时VAS评分≤10 mm)的时间。
次要指标:VAS评分、感觉阻滞水平、Bromage评分、PCEA按压次数、罗哌卡因消耗量,产程,分娩方式,Apgar评分,产妇满意度。
统计方法
计量资料使用Kolmogorov-Smirnov检验正态分布,正态分布资料采用t检验,非正态分布资料采用秩和检验。计数资料使用卡方检验。P<0.05认为有统计学意义。Kaplan-Meier曲线和log-rank检验用于分析主要结局。
结果
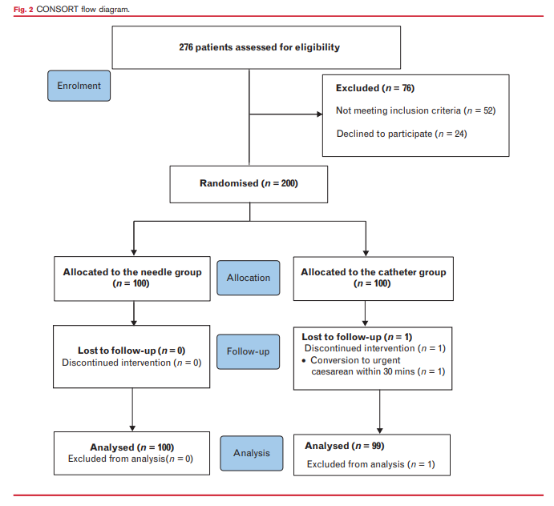
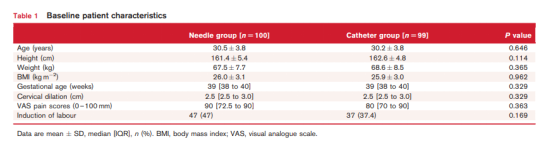
如图2所示,筛查276例产妇,有200例入组(每组100例)。其中导管组有1例患者在硬膜外镇痛开始后30分钟内转为紧急剖宫产。因此,将100例针刺组和99例导管组纳入主要结局评估。所有患者的数据都被纳入意向性分析。两组在人口统计学或基线特征方面没有观察到临床相关的差异(表1)
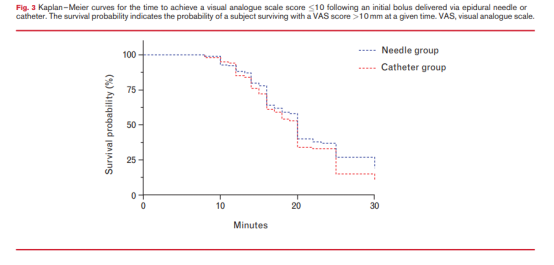
结果显示,针管组与导管组到VAS评分≤10分的时间差异无统计学意义。针管组镇痛达到VAS评分≤10分的中位[IQR]时间为20(16-30)分钟,导管组为20(15 -25)分钟(P=0.232)(图3和表2)。
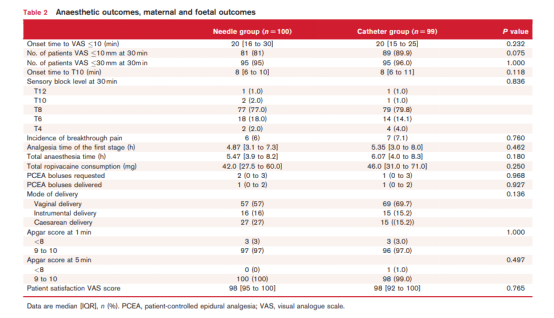
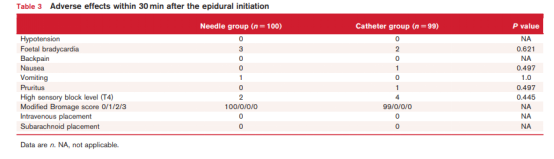
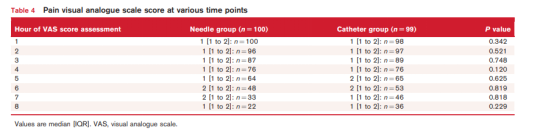
VAS评分、感觉阻滞水平、Bromage评分、PCEA按压次数、罗哌卡因消耗量等次要结果也无显著差异(表2和表3)。副作用也无差异(表3)。两组VAS评分无差异(表4)
讨论
本研究主要发现与硬膜外导管相比,负荷剂量经硬膜外针给药并没有缩短足够分娩镇痛的起效时间。罗哌卡因的用量相似,并提供了相当的镇痛效果。两组之间的副作用发生率没有差异
硬膜外镇痛是减轻分娩疼痛最有效的方法之一,其缺点之一是起效慢。既往有研究显示通过针管给药可以加快硬膜外麻醉起效时间。Husain等人研究显示在剖宫产手术中,与硬膜外导管相比,经针管给药并不缩短硬膜外麻醉起效时间。另一项研究表明,与通过导管注射相比,通过硬膜外针管注射10ml局部麻醉剂并没有缩短疼痛缓解的起效时间。在上述研究中,局部麻醉药是分次注入,这可能限制了药物在硬膜外腔的扩散。目前,低浓度局部麻醉剂和阿片类药物常用于分娩镇痛,其副作用小。因此,我们假设在短时间内注射大容量低浓度的局麻药可能使药物在硬膜外腔更好地扩散从而缩短镇痛的起效时间。在我们的研究中,分娩镇痛的负荷剂量是15m低浓度局麻药和阿片类药溶液,通过针管或导管在30秒内注射至硬膜外腔。在本研究条件下,我们发现两组充分镇痛的起效时间相似。次要结局VAS评分、感觉阻断水平、Bromage评分、PCEA次数、罗哌卡因用量、产科和胎儿结局组间均没有显著性差异,提示硬膜外针管注射负荷剂量对镇痛质量和母婴结局无显著不良影响。
在以往的经硬膜外针管或导管给药的研究中,常常使用的是多孔导管。Yi等人的研究显示与多孔导管相比,药物通过单孔导管给药时镇痛起效更快。基于此,我们在本研究中采用单孔导管。我们的研究结果表明,与通过单孔硬膜外导管给药相比,通过硬膜外针管注射大剂量局部麻醉剂并没有缩短从给药到充分分娩镇痛的时间。
在真实世界中,硬膜外导管置入和固定需要时间,特别是置管不顺利或者导管入血时。当导管入血时需要回撤硬膜外导管,直到回抽无血为止,有时甚至需要重新穿刺置管。在这种情况下,在导管插入之前通过硬膜外针推药,可能提早开始分娩镇痛。从到达硬膜外腔时而不是从负荷剂量注射完时来衡量到达充分镇痛的起效时间可能是有益的。
虽然在本研究中,通过硬膜外针给予负荷剂量并没有缩短分娩镇痛的起效时间,但一些研究报道,在导管置入之前通过硬膜外针注射局麻药减少了导管相关并发症并提高了麻醉质量。Cesur等研究表明,在置管前通过硬膜外针注射2%利多卡因20 ml,可提高手术麻醉质量,减少部分阻滞和导管入血的发生。即使在置管前通过硬膜外针推注生理盐水扩张硬膜外腔,也能减少导管入血的发生。
本研究中,针管组负荷剂量在置管前推注入硬膜外腔,置管后的导管未使用试验剂量检测其位置,主要通过回抽有无血液或者脑脊液判断导管位置是否入血或者入蛛网膜下腔。Norris等人评估了回抽作为判断导管是否入血的能力,研究结果提示分娩硬膜外镇痛不需要传统的静脉试验剂量。本研究中使用的是单孔加强硬膜外导管,比多孔导管置入血管的发生率低。此外,共同研究者会在患者第一次PIEB时,评估观察记录患者的感觉和运动阻滞,即使导管入蛛网膜下腔,6mlPIEB或者5ml PCEA的低浓度局麻药物不会引起全脊麻或高平面阻滞,该剂量可能会引起运动阻滞,也可以通过Bromage评分评估及时发现。本研究中,两组患者未出现全脊麻的症状和体征,也没有运动阻滞的的迹象。
大剂量高浓度局麻药通过硬膜外针管注入硬膜外腔可能会有潜在的风险。通过硬膜外针管给药用于分娩镇痛的安全性需要考虑,这方面的研究很少。在一项有957例产妇的回顾性研究中,经硬膜外穿刺针注射低剂量、大容量局麻溶液用于分娩镇痛时,没有记录表明硬膜外针管给药技术与鞘内或血管内注射有关联,且预计并发症风险低于0.3%。本研究经硬膜外针管推注15ml低浓度局麻药作为负荷剂量,未引起严重的不良事件,同时与经导管给药相比,两组副作用的发生率相似。与其他分次给负荷剂量的研究相比,副作用发生率相似。本研究中未出现导管置入血管或者蛛网膜下腔的情况。然而,本研究的样本量不足以评估经硬膜外针管注射负荷剂量与经导管给药相比的安全性。有必要开展进一步的研究来确定通过硬膜外针管给药负荷剂量的安全性。
结论
与通过导管注射相比,通过硬膜外针管注射负荷剂量没有缩短足够分娩镇痛的起效时间,两者提供相当的分娩镇痛效果,罗哌卡因的消耗量相同。
参考文献
Chen X, Tang Y, Yu Q, Sun L, Li H, Wang L, Jiao C, Chen X. Comparative study of labour analgesia onset with injection of loading dose through epidural needle versus catheter: A prospective, double-blinded, randomised clinical trial. Eur J Anaesthesiol. 2025 Feb 1;42(2):113-121. doi: 10.1097/EJA.0000000000002077.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言

















#分娩镇痛# #硬膜外针#
23